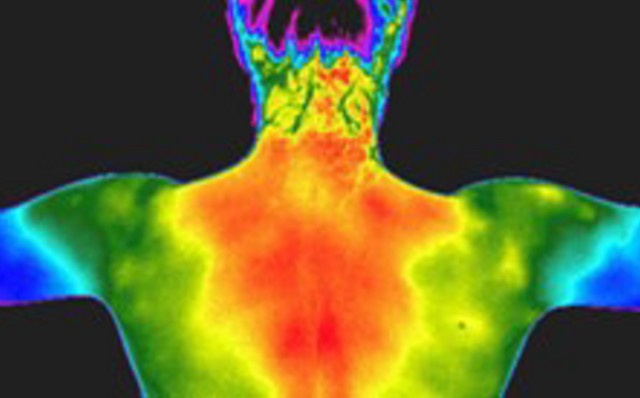
Popis bolesti hlavy
Bolest hlavy je velmi častým příznakem mnohých často i systémových (celotělových) onemocnění. Svou přítomností nejen obtěžují pacienta, ale způsobují také změny psychického stavu (deprese, apatie, agresivita, atd.).
Bolesti hlavy můžeme rozdělit na primární a sekundární a tzv. kraniální neuralgie. Primární (idiopatické) bolesti nejsou projevem nějakého dalšího onemocnění a jejich příčina je velmi často ne zcela objasněna. Sekundární (symptomatické) bolesti jsou příznakem onemocnění nejen v oblasti hlavy. Kraniální neuralgie jsou bolesti spojené s průběhy hlavových nervů.
Primární bolesti hlavy
Kategorie: nemoci centrálního nervového ústrojí
Migréna
Obor: Neurologie
Migréna je nejznámější primární bolestí hlavy. Její výskyt je v Evropě asi 18% u žen a 5% u mužů. Většinou přichází v pubertě, ale vyskytuje se i v dětském věku. Je to opakující se záchvatovité onemocnění. Záchvat je předcházen varovnými příznaky (prodromy) jako je podrážděnost či přecitlivělost. Po prodromech může následovat tzv. aura. Podle její přítomnosti se rozlišuje migréna s aurou a migréna bez aury. Aurou se nazývá soubor doprovodných příznaků, způsobených změněnou mozkovou aktivitou, které většinou vymizí do hodiny od jejich počátku. Při vlastním migrenózním záchvatu se objevují pulsující, většinou jednostranné bolesti (hemikranie). Strany se při jednotlivých záchvatech mohou měnit a při maximu záchvatu se mohou rozšiřovat na celou hlavu. Trvání záchvatu je od několika hodin po několik dní. Pokud záchvat trvá déle než tři dny, označuje se tento stav jako status migrenosus.
Typický pro nemoc je rodinný výskyt (genetická predispozice). Příčinou záchvatu je nejspíše přílišná aktivita buněk v oblasti mozkového kmene, která vyvolá chybnou aktivitu jádra pátého hlavového nervu a lokální vazodilataci (rozšíření cév). Některé migrény mohou mít souvislost se stresem, alergiemi nebo s menstruačním cyklem.
K preventivní medikaci se obvykle přistupuje, pokud je frekvence záchvatů asi 3 až 4 za měsíc. Patří sem léky z kategorií antidepresiva, antiepileptika, β-blokátory, blokátory kalciových kanálů, antagonisté serotoninu a inhibitory prostaglandinů.
Z příznaků nemoci jsou nejdůležitější jednostranné chronické (opakující se) bolesti. Bolesti jsou velmi intenzivní a jsou doprovázeny nutkáním ke zvracení (nauzea) až zvracením, přecitlivělostí na hluk (fonofobie) a světlo (fotofobie). Aura u migrény není totožná s aurou epileptickou. Příznaky migrénové aury jsou senzitivní (dočasná jednostranná snížená citlivost-hypestézie, jednostranné mravenčení-hemiparestézie), zrakové (jiskření, záblesky, výpadky zrakového pole), motorické (jednostranná částečná ztráta hybnosti-hemiparéza, nebo jednostranná úplná ztráta hybnosti-hemiplegie), poruchy řeči, okohybné poruchy. U bazilární migrény (zvláštní typ migrény, kde jsou příznaky obdobné jako při postižení mozkové tepny a. basilaris) mohou být závratě, dvojité vidění (diplopie) někdy až ztráta vědomí.
Léčbu migrény dělíme na léčbu akutního záchvatu a preventivní medikaci. Při léčbě záchvatu se užívají léky z kategorie analgetika, antiemetika, nesteroidní antiflogistika. Kauzální (příčinou) léčbou migrenózního záchvatu jsou léky z kategorie Triptany. Preventivní medikace viz prevence migrény.
Při zvládání záchvatů pomáhá stlačení spánkových tepen (šátek okolo hlavy), studený obklad, pobyt v temnu a tichu a především spánek.
Komplikací migrény je tzv. transformovaná migréna. Je způsobena dlouholetým nadužíváním analgetik. Mozek méně tlumí vedení bolesti. Dříve podprahové (málo intenzivní) podněty jsou vyhodnocovány jako bolestivé.
Příznaky: bolest, hemikranie, nauzea, zvracení, fonofobie, fotofobie
Vyšetření: anamnéza, neurologické vyšetření
Tenzní bolest (tenzní cefalea)
obor: Neurologie, Psychiatrie
Jedná se o nejčastější bolest hlavy. Rozlišuje se forma epizodická (bolesti trvají hodinu až několik dnů) a forma chronická (bolesti trvají i více týdnů). Postihuje asi 20% populace v rozvinutých zemích. Objevuje se nejčastěji v období puberty, maximum výskytu je v produktivním věku a ve stáří výskyt ubývá. Vzácněji se může projevit i v dětském věku. Častý je rodinný výskyt. Může být provázena migrénou a jsou i přechodné varianty mezi tenzní cefaleou a migrénou.
Nejvýraznějšími rizikovými faktory jsou stresové situace, nejčastěji v zaměstnání, rodinně, škole. Náchylné jsou neurotické osoby, lidé s depresí nebo po vysoké fyzické či psychické zátěži. Vyvolávacím faktorem také může být napětí v šíjových a hlavových svalech.
V prevenci je důležitá změna životního stylu. Pacient by se měl pokusit vyhýbat stresovým situacím, zařadit do denního programu cvičení či relaxační metody.
Hlavním příznakem je tupá bolest nejvýše střední intenzity, nejčastěji oboustranná. Není přítomno zvracení. Typická lokalizace bolesti je v týlu a ve spáncích.
V léčbě je nejdůležitější psychoterapie. Z leků je nevhodné užívání analgetik. Nasazují se nesteroidní antiflogistika, antidepresiva, anxiolytika.
Ze svépomocných metod léčby je nejdůležitější změna životního stylu, nácvik relaxačních metod a pravidelné cvičení.
Komplikací tenzní cefaley je přechod z epizodické do chronické formy. To je často provázeno nadužíváním analgetik a vznikem bolesti hlavy z nadužívání analgetik (Drug induced headache).
Příznaky: bolest hlavy
Vyšetření: anamnéza, neurologické, psychiatrické
Cluster headache
Obor: Neurologie
Toto onemocnění nemá český název. Vyskytuje se asi 10krát méně než migréna a postiženi jsou především muži středního věku. Je typické silnými jednostrannými záchvatovitými bolestmi v oblasti orbity (v oblasti oka). Záchvaty trvají jednu až tři hodiny a jsou nakupeny v několika dnech až týdnech. Tyto časové úseky se záchvaty se nazývají clustery. Časový průběh je také nejcennějším diagnostickým vodítkem.
Příznaky jsou řezavá ostrá bolest s typickým časovým průběhem a orbitální lokalizací. Dále je přítomno slzení, červená spojivka (konjunktivální injekce), sekrece z nosu, zduření nosní sliznice, pocení na čele a tvářích, oteklé víčko (edém víčka). Forma se záchvaty střídající období klidu (epizodická forma) může přejít ve formu chronickou, kde záchvaty střídá období s trvalejší bolestí s nižší intenzitou v oblasti orbity.
Jako medikamentózní prevence záchvatů lze použít Prednizon či Karbamazepin. Rezistentní formy jsou léčeny Lithiem. Je však nutné sledování hladiny Lithia v krvi. K léčbě akutního záchvatu je používána krátkodobá inhalace 100% kyslíku. Z léků triptany a prednison.
Příznaky: bolest hlavy v oblasti orbity, konjunktivální injekce, slzení, sekrece z nosu, zduření nosní sliznice, pocení, edém víčka
Vyšetření: anamnéza, neurologické
Chronická paroxysmální hemikranie
Obor: Neurologie
Onemocnění je obdobou Cluster headache. Je vzácné a postihuje především ženy. Typické je kratšími záchvaty, které se opakují několikrát denně. Diagnosticky i léčebně se podává Indometacin.
Příznaky: bolest hlavy v oblasti orbity
Vyšetření: anamnéza, neurologické
Bolesti hlavy z nadužívání léků
Drug induced headache, drug rebound headache, chronická každodenní bolest hlavy, transformovaná migréna
Obor: Neurologie, Psychiatrie
Bolest vzniká jako komplikace ostatních primárních bolestí hlavy. Je způsobena častým (každodenním) užíváním nejčastěji analgetik, či ergotaminových léčiv. Bezpečná hranice užívání analgetik, která by stoprocentně ochránila před vznikem této komplikace nelze jednoznačně určit. U migrény vzniká asi v 60%, u tenzní cefaley asi ve 30%. Podstatou této bolesti je změna tlumení vedení bolesti v mozku, navozená užíváním analgetik. Dříve podprahové (málo intenzivní) podněty jsou vyhodnocovány jako bolestivé. Čas potřebný ke vzniku bolesti je závislý na množství a druhu užívaných analgetik. Udává se, že vzniká u běžných analgetik po deseti letech, u kombinovaných může vzniknout již po roce.
Rizikové faktory jsou neurotická osobnost, deprese, stresové situace (nejčastěji v zaměstnání, rodinně, škole), menopauza, užívání analgetik.
Prevencí je užívat analgetika co nejméně. Relativně bezpečná hranice je udávána okolo 5 tablet za měsíc.
Příznakem je chronická bolest menší intenzity. Po čase přechází v každodenní bolest. V tomto stadiu již mizí záchvaty původního onemocnění.
Při léčbě je nutné úplné vysazení nadužívaných léků. Po překonání abstinenčních příznaků asi po dvou dnech je třeba správně diagnostikovat původní bolestivé onemocnění a nasadit správnou léčbu. Až u 50 % pacientů se znovu objevuje nadužívání léků a návrat onemocnění.
Příznaky: bolest hlavy
Vyšetření: anamnéza, neurologické, psychiatrické
Další primární bolesti
Idiopatická bodavá bolest hlavy, bolest ze zevní komprese, bolest vyvolaná chladem, bolest při kašli, bolest z námahy, bolest spojená se sexuální aktivitou.
Sekundární bolesti hlavy
Bolesti z této skupiny mají různý charakter, lokalizaci, vyvolávající podněty i dobu trvání.
Bolest poúrazová
Obor: Neurologie, Traumatologie
Bolest po úrazu hlavy. Může se objevit vedle akutních bolestí i bolest chronická.
Vyšetření: CT mozku
Bolest spojená s cévním onemocněním mozku
Obor: Neurologie, Neurochirurgie
Patří sem cévní onemocnění mozku (ischémie - nedokrevnost, hemoragie - krvácení).
Vše patří k život ohrožujícím stavům.
Vyšetření: CT mozku, angiografie
Bolest spojená s nitrolebními poruchami
Obor: Neurologie, Neurochirurgie
Jedná se o nejzávažnější skupinu bolestí hlavy. Většina příčin bolestí z této kategorie patří mezi život ohrožující stavy. Patří sem syndrom nitrolební hypertenze (zvýšený nitrolební tlak). V tomto případě je nutné pomýšlet i na nádorové postižení v oblasti mozku. Další příčinou bolestí je zánětlivé postižení mozkových obalů (meningitidy).
Vyšetření: CT mozku, magnetická rezonance (MR), lumbální punkce
Bolest hlavy spojená s vysokým krevním tlakem (arteriální hypertenze)
Obor: Interna, Kardiologie
Léčbou je snížení krevního tlaku, změna životního stylu, relaxace.
Bolest spojená s infekcí mimo oblast hlavy
Obor: Interna
Patří sem například chřipka, horečnaté infekční stavy.
Bolest způsobená chemickými látkami nebo jejich vynecháním
Obor: Neurologie, Psychiatrie
Obdoba bolesti z nadužívání léčiv. Patří sem především alkohol.
Bolest spojená s poruchami metabolismu
Obor: Interna
Patří sem bolesti hlavy po dialýze, při cukrovce, při nedostatku kyslíku atd.
Bolest spojená s onemocněním lebky, krku, očí, zubů, záněty dutin
Obor: Interna, ORL, Oční, Stomatologie, Rehabilitace
Léčbou je zde vždy odstranění vyvolávající příčiny bolestí. Patří sem také tzv. Cervikokraniální syndrom. Jde o bolesti hlavy, které mají příčinu v oblasti krční páteře. Mají zde velký vliv psychické vlivy, zátěž krční páteře, postižení krční páteře.
Příznakem je bolest v týlu a spáncích, někdy závrať. Při nejisté diagnóze je nutné vyloučit jinou příčinu bolestí, především nitrolební krvácení.
Kraniální neuralgie
Lokalizace a charakter bolestí jsou závislé na průběhu senzitivních vláken (vlákna čití-vedou podněty bolesti, tlaku, teploty, atd.) hlavových nervů.
Neuralgie trigeminu (neuralgie V. hlavového nervu, neuralgie trojklaného nervu)
Obor: Neurologie, Neurochirurgi
Rozlišuje se forma primární a sekundární. U primární neuralgie je až v 90 % případů utlačován kmen trojklaného nervu cévou (často a.cerebelli superior) a vzniká tzv. neurovaskulární konflikt. Vyskytuje se v produktivním věku a ve stáří.
Příznakem je několik sekund trvající záchvat velmi intenzivní bolesti v oblasti inervované druhou a třetí větví trojklaného nervu (oblast oka, dolní čelisti a tváře). Záchvaty se opakují až několikrát za den. Lze nalézt tzv. spouštěcí zónu, což je okrsek na sliznici dutiny ústní nebo na kůži v inervované oblasti, jehož podrážděním se vyvolá záchvat. Stimulem může být dotyk nebo i jen vítr, mluvení. Záchvat se projevuje jako bolestivý stah mimického svalstva tzv. bolestivý tik. Pacienti mají problémy s jídlem, mytím a přidávají se tím k nemoci i problémy sociální a psychické.
V medikamentózní terapii se užívá karbamazepin, gabapentin, hydantoiny, neuroleptika, antidepresiva. Pokud medikamenty nepomáhají, lze přejít k neurochirurgické léčbě, při které se mezi kmen nervu a cévu vloží teflonová destička (mikrovaskulární dekomprese). Také je možný zákrok pomocí gamma-nože (stereotaktická radiochirurgie). Dříve hojně používaná metoda s použitím glycerolu (retrogasserská glycerolová rhizotomie) se již užívá méně.
Sekundární neuralgie trigeminu vzniká při dráždění nervu jinými chorobnými procesy. Nejčastější je postherpetická neuralgie (po prodělaném pásovém oparu), neuralgie při zánětech dutin, neuralgie způsobená chorobami dutiny ústní (zuby, postižení čelistního kloubu).
U sekundární neuralgie není spouštěcí zóna, není bolestivý tik, mohou být postiženy všechny tři větve trojklaného nervu. Bolest má spíše trvalejší a méně záchvatovitý charakter.
V terapii je nedůležitější nalezení a odstranění vyvolávající příčiny neuritidy.
Vzácnější neuralgie: neuralgie glosofaryngeální, neuralgie ganglii geniculi, okcipitální neuralgie
Všechny tyto neuralgie mají obdobné příznaky a terapii jako neuralgie trojklaného nervu. Liší se lokalizací bolesti podle průběhu příslušných nervů.
Příznaky: bolest hlavy, hemikranie, nauzea, zvracení, fonofobie, fotofobie, orbitální bolest, závratě
Vyšetření: anamnéza, CT, Magnetická rezonance (MR), lumbální punkce, neurologické, interní, psychiatrické, stomatologické, oční, ORL vyšetření
Zdroj: www.vitalion.cz
Popis celiakie
Celiakie je chronické autoimunitní onemocnění tenkého střeva, které je citlivé na směs bílkovin zvanou lepek či gluten (odtud jeden z názvů této nemoci – glutenová enteropatie). Lepek je obsažený především v pšeničné mouce, ale také v žitu a ječmeni.
Touto chorobou onemocní jen predisponovaní jedinci, kteří vytvářejí přehnaně protilátky proti některým enzymům a bílkovinám, které jsou součástí lepku (jeho gliadinová část), a tyto protilátky se pak s těmito jakoby alergeny (správněji řečeno antigeny) spojují a vytvářejí tak komplexy poškozující následně sliznici střeva tím, že tam vyvolají zánět, který při déletrvajícím průběhu postupně mění její vzhled i funkci.
Proti původním předpokladům, že jde o onemocnění celkem vzácné, se naopak ukazuje, že jde o chorobu poměrně častou, pokud se požijí citlivé diagnostické metody (obzvláště vyšetření krevního séra na protilátky) a započtou se také nekompletní a netypické formy nemoci.
V České republice se dle klasifikovaných odhadů vyskytuje 50 000 případů, tzn. že je nemocný zhruba jeden člověk z dvou set. Představa, že jde o onemocnění dětského věku, je mylná.
Celiakální sprue se může objevit v kterémkoliv věku. V dospělosti se tak děje často po duševní nebo tělesné zátěži nejrůznějšího druhu (u ženy to například může být porod, u obou pohlaví jakákoliv operace) většinou mezi 30.- 40. rokem. Do té doby může mít jedinec nevysvětlitelnou chudokrevnost (anémii), jež je způsobena poruchou vstřebávání důležitých vitaminů ze střeva pro krvetvorbu v kostní dřeni.
Celiakie se někdy také objevuje spolu s jinými onemocněními, které jí mohou předcházet, nebo po ní naopak následovat. Tyto tzv. přidružené choroby mají někdy význam i v diagnostice, když se díky nim na celiakii přijde nebo obráceně lékaři vždy pátrají po těchto nemocech, když má pacient zjištěnou celiakii.
Jsou to: cukrovka (diabetes melitus 1. typu, čili ten, který vzniká v mládí, není spojen s obezitou a pacienti si musí od začátku píchat insulin, oproti 2. typu je daleko méně častý), imunodeficience IgA (chybí protilátky IgA, které jsou důležité pro slizniční imunitu), onemocnění štítné žlázy, neplodnost a kožní choroba zvaná dermatitis herpetiformis During. Ta se projevuje vyrážkami podobnými herpesu (herpes virus způsobuje opar) na loktech, kolenou, hýždích a v obličeji. Pokud se správně dodržuje bezlepková dieta, mizí spolu se střevními projevy i vyrážky.
Rizikové faktory celiakie
Celiakie je bohužel zapříčiněna převážně geneticky. Vyšší výskyt pozorujeme u příbuzných 1. stupně, tzn. u rodičů. Dědičnost nelze přesně určit jako u některých jiných nemocí, kde můžeme jednoduše vypočítat kolik dětí nemocných rodičů bude nemocných a kolik zdravých. Předpokládá se totiž i vliv zevního prostředí.
Fyzická a duševní zátěž, kterou jsem zmínila na začátku, už je jen spouštěcím faktorem, nikoliv příčinou choroby.
Průběh a příznaky celiakie
Existuje asi pět forem celiakální sprue. Nejklasičtější je ta, která se projevuje malabsorpčním syndromem, což je soubor příznaků, které pramení z poruchy vstřebávání živin v tenkém střevě.
Pacienti bývají především slabí, výrazně hubnou a mají průjmy (z poruchy vstřebávání vody) vyznačující se žlutou barvou, protože nevstřebávají tuky. Slabost je podmíněna kromě nedostatečné výživy spojené s energetickým deficitem také chudokrevností (anémií). S tou je spojena i bledost pokožky a dušnost – pacientům se hůře dýchá.
Stejně jako se nevstřebává vitamin B12 důležitý pro krvetvorbu, nevstřebává se ani vitamin K, který v játrech zajišťuje tvorbu proteinů potřebných pro srážení krve (tzv. koagulačních faktorů). Nemocní mohou mít tudíž krvácivé stavy – modřiny, nadměrné krvácení z otevřeného poranění, nebo i skrytá (vnitřní) krvácení do kloubů, svalů a měkkých tkání.
Dále se obtížně vstřebává vitamin D, jeden z řídících činitelů metabolismu vápníku. Když chybí vitamin D, vápník se nedostává z požité potravy přes střevní stěnu do krve a hladina vápníku v krvi klesá. Organismus to kompenzuje odbouráváním vápníku z kostí, čímž vzniká tzv. metabolická osteopatie buď ve formě osteoporózy nebo osteomalacie. Obě nemoci se mohou projevovat bolestí v kostech a záškuby až křečemi.
Principem těchto projevů je, že tyto vitaminy se vstřebávají pomocí tuků a když se nevstřebávají tuky, nejdou s nimi ze střeva ani vitaminy. Nedostatkem vitaminů trpí i naše pokožka, a tak vznikají různé kožní problémy – např. „koutky“ rtů, hnisavé záněty kůže, třepení nehtů, padání vlasů.
Pacienti mívají také otoky, vzedmuté břicho, což kontrastuje s jinak vyhublým tělem. Mohou pociťovat nadýmání.
Někdy se nemoc manifestuje neurologickými příznaky, za které zodpovídá opět chybění vitaminů. Většinou se jedná o brnění některé končetiny, jiné vnímání bolesti, dotyku a tlaku nebo mravenčení. Může se to ale týkat i poruchy hybnosti nebo nepřiměřených reflexů.
Z výše uvedených příznaků se zdaleka nemusí objevit všechny najednou, nebo se také nemusí objevit vůbec. Jedná se pak o asymptomatickou formu, kdy pacienti neuvádí žádné příznaky. Střevo je ale i přesto poškozováno. Touto formou onemocní skoro pětina lidí, takže se na nemoc přijde často pozdě. Dobrým vodítkem může být celiakie v rodině nebo některé z přidružených onemocněních. Monosymptomatické formy se projeví jen jedním příznakem nebo příznaky, které se týkají pouze jedné oblasti – například neurologické příznaky nebo příznaky plynoucí z anémie).
Průběh nemoci závisí na důslednosti dodržování dietního režimu. Stav pacienta se výrazně zlepší po nasazení bezlepkové diety a naopak se výrazně zhorší po požití stravy obsahující lepek. I malé množství leku je schopno onemocnění znovu aktivovat. K tomu může dojít i po zátěži jako je porod, psychické trauma či nějaká infekce.
Nemoc může zkomplikovat nádorové bujení – lymfom nebo karcinom trávicího ústrojí. Po desetiletém trvání choroby dochází ke vzniku takovéto rakoviny v 15% případů. Problémem se může stát i podávání živin, které je zpočátku parenterální – do žíly. Když se nemoc stabilizuje, nemocný přijímá dietní potravu normálně střevem. Pokud by se však neléčil, nebo o své nemoci nevěděl, střevo může díky neustálému vystavení sliznice lepku jakoby odumřít (atrofovat) a příjem živin je pak doživotně odkázán na parenterální způsob podání.
Vyšetření celiakie
Pro diagnózu je rozhodující pozitivita sérologických testů (z jednoduchého odběru krve), kde se sledují různé protilátky, které imunitní systém vytváří proti složkám vlastních tkání a proti gliadinu. Ty mohou sloužit také pro sledování léčby, zda pacient dodržuje správně dietu.
Druhým vyšetřením je endoskopie pomocí zavedené hadičky do tenkého střeva. Lékař odebere vám odebere zároveň malý vzorek ze sliznice a pošle ho na histologické vyšetření.
Při nejasném nálezu vám nasadí bezlepkovou dietu, aby se vyzkoušelo, zda se po ní nemoc zlepší – vymizí příznaky nebo se nějak změní vzhled sliznice pozorovaný lékařem při endoskopii.
Léčba celiakie
Základem léčby je bezlepková dieta. Je nutné vyloučit mouku pšeničnou, žitnou, ječnou, včetně těch potravin, které tyto složky obsahují i v malém množství – omáčky, konzervy, uzeniny, pivo. Na vhodnost ovesných produktů není názor zcela vyhraněný. Doporučuje se zpočátku je také vynechat, později je zkusit konzumovat, ale jen omezeně.
Dovolena je sójová a rýžová mouka, rýže, brambory, kukuřice, škrob bramborový a kukuřičný. Z alkoholu se povoluje víno i destiláty, všeho samozřejmě s mírou. Dieta se dodržuje celoživotně.
Při známkách současné nesnášenlivosti laktózy se omezuje konzumace mléčných výrobků.
Při neúspěchu léčby se nejprve lékař musí přesvědčit, zda jste neudělali v dodržování diety někde chybu, teprve potom vám nasadí kortikoidy, které tlumí zánětlivou reakci a navíc urychlují zrání nové výstelky sliznice střeva.
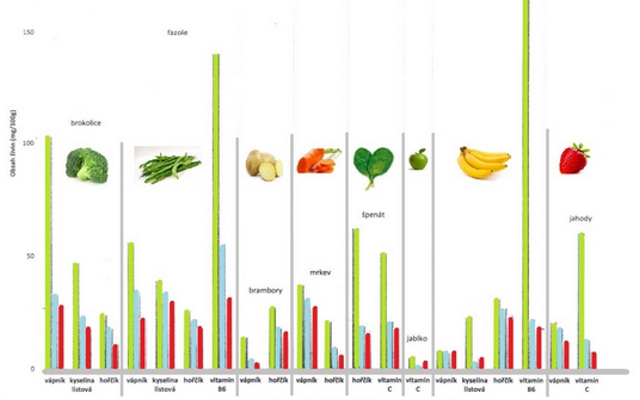
Nedílnou součástí je nahrazení všech složek živin, které pacientovi chybí včetně vitaminů rozpustných v tucích a některých minerálů (například vápník, hořčík).
Zdroj: www.vitalion.cz