Popis Parkinsonovy choroby
Parkinsonova nemoc byla poprvé popsána v roce 1817 londýnským lékařem Jamesem Parkinsonem a přeložena do češtiny jako obrna třaslavá.
Ve skutečnosti se ale o obrnu nejedná, a tak byla později přejmenována podle jejího objevitele. Při tomto onemocnění, dochází k úbytku nervových buněk části středního mozku zvané černá substance (substantia nigra). Tyto buňky jsou významným producentem dopaminu, což je látka umožňující přenos signálů (neurotransmiter) mezi nervovými buňkami (neurony).
Při nedostatku dopaminu člověk postupně ztrácí schopnost ovládat a koordinovat svůj pohyb, svalové napětí a automatické pohyby.
Parkinsonova nemoc je považována za jedno z nejčastějších degenerativních onemocnění nervové soustavy. Postihuje obě pohlaví obvykle ve věku 50-60 let, častěji se však vyskytuje u mužů. Vývoj parkinsonismu trvá měsíce až roky a pokud není zahájena léčba, dojde po čase k úplné ztrátě hybnosti.
Rizikové faktory Parkinsonovy choroby
Většinou nelze dopředu předvídat, koho toto onemocnění postihne, protože stále ještě není vědecky prokázáno, co je vlastně jeho příčinou. Jedna z teorií poukazuje na možnost genetických predispozic a nepříznivého vlivu vnějšího prostředí. Dokonce byly prokázány dědičné formy tohoto onemocnění, ale je jich podstatná menšina. Rizikové se uvádí i užívání heroinu a jiných toxických látek, vniknutí virové mozkové infekce a opakované zhmoždění hlavy. Další faktory nejsou doposud známy.
Prevence Parkinsonovy choroby
Žádná účinná prevence tohoto onemocnění bohužel neexistuje. Jsou však dostupné látky, které jsou schopny zvýšit produkci dopaminu a působí blahodárně na mozkovou tkáň a nervové funkce. Významným producentem dopaminu je vitamín B6, který je obsažen především v avokádu, bramborách, banánech, rybách a drůbeži.
Pozitivně ovlivňují funkci mozku i byliny jako ploštičník, ženšen, mučenka, kozlík lékařský a česnek.
Příznaky a projevy Parkinsonovy choroby
Průběh a příznaky jsou u každého člověka individuální a mohou se tedy projevit odlišně.
První symptomy bývají vcelku nenápadné, patří mezi ně rychlejší únava, pocity tuhosti a** těžkosti končetin**, křeče, zpomalení chůze a zvýšená sekrece slin, slz a potu. Většina nemocných jim ale nepřisuzuje větší význam, dokud se onemocnění nepřehoupne do druhé fáze.
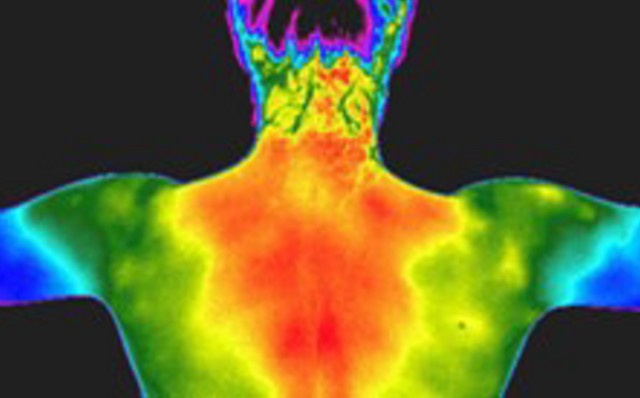
V úzké souvislosti s nedostatkem dopaminu se objevuje nejtypičtější příznak, a to třes (tremor). Dopamin totiž působí na pohyb tlumivě (inhibičně), a pokud je dopaminu nedostatek, je nahrazen jiným přenašečem (acetylcholinem), jehož vliv je vzrušivý (excitační). Třes se nejdříve objevuje na jedné z horních končetin, později na obou horních končetinách, dolní čelisti, očních víčkách, čele i dolních končetinách. Většinou se projevuje jen v klidu, při aktivním pohybu náhle mizí.
Mezi další projevy patří pomalé nekoordinované pohyby, obličej s minimální mimikou (tzv. maska) a šouravá chůze v předklonu.
S postupem času jsou příznačné i poruchy rovnováhy, pády, vegetativní obtíže (zácpa) a inkontinence moči (porucha močení).
Časté jsou i problémy s komunikací, obtížná artikulace (tichý, monotónní projev), těžkosti s psaním (zmenšování písma) a zahájením jakéhokoli pohybu.
Úzkost, demence, deprese, ztráta pozornosti až zmatenost a ztráta paměti nejsou podmínkou, ale jejich výskyt je poměrně častý.
Svalová ztuhlost (rigidita) je také jedním z hlavních symptomů. Z počátku se projeví pouze na jedné straně těla zvýšeným svalovým napětím, v jehož důsledku musí postižený sval pracovat přes zvýšený odpor. Pacienti mají obtíže při snaze dovést pohyb do krajní polohy a častěji trpí na bolesti ramen a zad. Někdy se také dostavuje zcela náhlé přerušení pohybu (tzv. freezing) a člověk pak není po krátký časový úsek schopen dokončení pohybu
Diagnostika Parkinsonovy choroby
Parkinsonova choroba není zcela jasně prokazatelná žádným vyšetřením a její příznaky jsou specifické i pro jiná onemocnění. Diagnostikována může být až po vyloučení jiných příčin onemocnění a po zjištění jejího průběhu a příznaků.
Mezi praktikovaná vyšetření patří odběr krve, CT vyšetření mozku (počítačová tomografie), EEG vyšetření (elektroencefalografe), SONO krčních tepen (ultrazvuk) a NMR (nukleární magnetická resonance).
Léčba Parkinsonovy choroby
Parkinsonova nemoc je zatím neléčitelné onemocnění, avšak existuje mnoho způsobů jak zpomalit její průběh a zajistit nemocným takřka plnohodnotný život.
Léčba je většinou zahájena různými léky, které se liší dle intenzity příznaků a přidružených nemocí. Na počátku se většinou používají přípravky jako amantadin nebo selegilin, které poskytují ochranu postiženým částem mozku a usnadňují vedení signálů.
Ve fázi, kdy se u nemocných objevuje již výrazný třes, pokračuje léčba např. biperidinem a v poslední etapě onemocnění se většinou předepisuje preparát levodopa. Tento lék je považován za jeden z nejúčinnějších. Je vstřebáván z tenkého střeva do krve a odtud do mozku, kde se přeměňuje na dopamin. Tím se jeho množství v černé substanci stabilizuje a dojde ke zmírnění příznaků a zlepšení psychiky. Po delší době se však snižuje účinnost léku a nepříjemné projevy nemoci se začnou znovu objevit.
Další možností léčby je chirurgický zákrok. K tomu se přistupuje ale až v případy, kdy se stav pacienta velice rychle zhoršuje, nebo ve fázi, kdy již žádná jiná léčba nepomáhá. V úvahu přicházejí 2 operační varianty. První, tzv. pallidotomie, se snaží docílit zlepšení stavu pomocí zničení části mozkové tkáně, konkrétně bledého jádra (globus pallidus). A druhou možností je stimulace mozku pomocí implantované elektrody.
V současnosti se vědci domnívají, že důležitou roli v léčbě parkinsonovy choroby by mohla hrát implantace kmenových buněk. Tato metoda je ale stále ještě ve fázi výzkumu.
Součástí léčby by měla být také spolupráce s fyzioterapeutem. Aby se zachovala svalová síla a tonus, je nutný každodenní pohyb, především chůze. Aktivní cvičení by však nemělo vést k únavě, která by pro organismus byla spíše stresovou záležitostí a mohla by příznaky ještě zhoršit. Pozitivní působení zaznamenala také masáž, jóga a tai-chi.
Dále se také doporučuje trénování mozku procvičováním paměti, vědomostí a orientovanosti. Vhodné je věnovat se novým zájmům a plnění různorodých úkolů.
Zpomalit vývoj příznaků mohou i různé potravinové doplňky. Léčebný efekt se přisuzuje vitamínu B6, E, C, koenzymu Q10, výtažkům z ginko biloby a rybímu tuku. O užívání se však vždy nejdříve poraďte se svým lékařem!
Lidé s parkinsonovou chorobou sice nemají určená žádná dietní opatření, ale někteří odborníci se domnívají, že pro zdraví prospěšnější je strava bohatá na uhlovodany (např. obiloviny, zelenina, rýže, těstoviny) než na bílkoviny (maso, mléčné produkty). Bylo totiž prokázáno, že bílkoviny (proteiny) zpomalují tvorbu levodopy.
Zajímavý odkaz na nejnovější metody léčby ZDE
Jak si mohu pomoci sám
Na základě výše uvedených informací je samoléčba založena na pravidelné konzumaci léků, dostatku fyzických i psychických aktivit, popř. užívání potravinových doplňků.
Také je vhodné provést v obytných prostorech zvláštní bezpečnostní opatření a dbát na pořádek. Doporučuje se umístění protiskluzových podložek na dlaždice a do vany, pořízení stabilních křesel a židlí s opěrkami pro ruce a dbát na úklid drobných předmětů především z podlahy (boty, nářadí, oblečení,… ), aby se zamezilo nebezpečí pádu.
Od nepříjemných depresí může pomoci připojení se k terapeutické skupině osob se stejnými obtížemi.
Komplikace Parkinsonovy choroby
Samotná parkinsonova nemoc je sice onemocněním neléčitelným, ale ne smrtelným. Příčinou úmrtí parkinsoniků většinou bývají doprovodná onemocnění, nejčastěji pneumonie.
Dále je přisuzováno předčasné úmrtí depresím a demenci, které se začínají u postižených osob objevovat v posledních fázích onemocnění.
Mezi časté poruchy u parkinsoniků se řadí úzkost, apatie, ztráta paměti, narušení zrakových funkcí (poškození zrakové citlivosti, prostorové orientace, neschopnost rozlišení barev nebo dvojité vidění), poruchy spánku, závratě, bolesti kloubů a svalů, zácpa, močová inkontinence a dysfunkce pohlavních orgánů.
Výskyt Parkinsonovy choroby
Parkinsonova nemoc se vyskytuje na celém světě, u všech lidských plemen, národností, nezávisle na ekonomické a sociální situaci, životní úrovni, typu stravy, či druhu zaměstnání. Jediným spolehlivým ukazatelem je věk, neboť z 90% postihuje pouze lidi starší 50 let
Zdroj: www.vitalion.cz
Popis osteoporózy
Osteoporóza je onemocnění látkové výměny kostní tkáně, které má za následek ubývání množství kostní hmoty a celkové snížení kvality kostí.
Postižené kosti se stávají málo odolné vůči mechanickým vlivům a klesá jejich pružnost a pevnost. Toto řídnutí kostí se sebou přináší nebezpečí zlomenin i při minimální vyvinuté síle.
Díky pohodlnému a nezdravému životnímu stylu se počet postižených prudce zvyšuje, v České republice se odhaduje až na 850 000. Nemoc tak získala nechvalně známou přezdívku „tichá epidemie 21.století“.
Příčina a rizikové faktory osteoporózy
Řídnutí kostní tkáně je přirozený proces spojený se stárnutím těla. Existují tak faktory, které ovlivnit lze a ty, na které nemůže mít žádný vliv.
Ač se to zdá nefér, osteoporóza postihuje ženy až 3× častěji než muže. U starších mužů se samozřejmě také může vyvinout, ale její průběh není tak závažný jako u žen, protože muži mají větší hustotu kostí.
Za jeden z nejčastějších důvodů vzniku osteoporózy u žen je považován pokles estrogenu po menopauze. Během pěti následujících let po menopauze může žena ztratit až pětinu veškeré kostní hmoty.
Zde jsou uvedeny některé další neovlivnitelné faktory, které mohou pomoci vzniku osteoporózy:
- zlomení kosti před 50. rokem života zaviněné křehkostí kostí
- genetické faktory: zlomenina krčku stehenní kosti některého z rodičů
- bílá rasa
- předčasná menopauza (tj. před 45.rokem)
- poruchy menstruačního cyklu
- snížení hladiny hormonu testosteronu u mužů
- užívání kortikoidů a léků potlačujících záchvaty, podávání heparinu, delší léčba thyroxinem
- cukrovka (diabetes mellitus)
- revmatoidní artritida
- chirurgické odstranění vaječníků
- hematologická onemocnění (maligní myelom, leukémie)
- vážná porucha zažívání vedoucí ke špatnému vstřebávání látek z potravy
- další závažná onemocnění (Cushingova choroba, Crohnova nemoc, onemocnění svalových skupin)
Existuje samozřejmě také mnoho těch faktorů, které ovlivnit můžete a závisí jen na vás, jaké riziko chcete podstoupit.
Pokud konzumujete stravu chudou na vitamíny, koledujete si o problém. Vitamín D a vápník jsou totiž nezbytné pro správný vývoj kostí.
Rizikové je i silné kuřáctví, alkoholismus a nadměrný příjem kávy.
Také sedavé zaměstnání a nedostatek pohybu patří do prokázaných rizik.
Další ohroženou skupinou bývají osoby s nízkou tělesnou hmotností (BMI pod 19) nebo dokonce s anorexií.
Příznaky a projevy osteoporózy
Osteoporóze se „tichý zloděj“ nepřezdívá náhodou. Lidé přehlížejí počínající příznaky, a proto se většinou diagnostikuje, až při vážnějších obtížích jako jsou zlomeniny. Není to však nemoc, kterou lze poznat jen podle typický příznaků. Přesto však některé potíže mohou být vodítkem pro správnou a včasnou diagnózu.
Prvními příznaky mohou být ostré bolesti v zádech. Tyto bolesti mohou však býti zavádějící a souviset s mnoha dalšími onemocněními.
Náhodně může být osteoporóza odhalena při rentgenu zubů.
Typické je také zmenšení postavy asi o 3cm a zakulacení zad.
Nejznatelnějším příznakem jsou však zlomeniny způsobené s minimem násilí. Dochází např. k rupnutí krčku stehenní kosti při doskoku, zlomení zápěstí při plácnutí o desku nebo nám při špatném dosazení křupne v zádech. Postižený si však zlomeninu ani nemusí uvědomit.
U zápěstí bývá bolestivý otok, při zlomenině krčku stehenní kosti zase nelze téměř došlápnout a noha může být i zkrácená.
Vyšetření osteoporózy
Při podezření, že byste osteoporózou mohli trpět právě vy, neváhejte a zajděte ke svému praktickému lékaři či gynekologovi.
Vhodné je však navštívit lékaře i jako prevenci, pokud u sebe objevíte některé z uvedených rizikových faktorů. Jistě vám provede preventivní vyšetření a doporučí pravidelné kontroly.
Měl by být vyšetřen každý po zlomení kosti bez většího násilí.
Potvrdit nebo vyvrátit osteoporózu lze při rentgenovém vyšetření. To se běžně nepoužívá, protože odhalí onemocnění, až při úbytku kostní hmoty o jednu třetinu. Zahájení léčby by mělo být určitě dříve.
Lékař vás jistě odešle na tzv. denziometrii, která se provádí na radiologickém oddělení. Vyšetření se používá k určení množství minerálů a ke stanovení hustoty kostní tkáně. Je taktéž založeno na rentgenových paprscích, ale zobrazení je přesnější.
Bederní obratle se nejčastěji vyšetřují počítačovou tomografií (CT).
Bezpečné vyšetření nabízí také ultrazvuk.
Pro informaci uvádíme metody, které slouží k určení množství kostního minerálu:
DXA (dvouenergiová rentgenová absorpciometrie) - momentálně asi nejvyužívanější metoda, jejíž výhodou je nízké radiační záření.
QCT (kvantitativní výpočetní tomografie) - používá se pro oblast bederní páteře a hlavice stehenní kosti, představuje však vyšší míru radiace.
QUS (kvantitativní ultrasonometrie) - poskytuje informace o kvalitě a struktuře kostí na bázi ultrazvuku. Výhodou je nulová radiační zátěž.
Léčba osteoporózy
Při odhalení počátečního stádia osteoporózy vám budou pravděpodobně doporučena základní režimová opatření a doplnění vašeho jídelníčku.
Pokud bude odhaleno vážnější stádium nemoci, neobejde se vaše léčba bez léků. Užívají se bisfosfonáty, jenž podporují tvorbu kostní hmoty.
Nejspíše vám bude předepsán hormon kalcitonin, který zvyšuje ukládání minerálních látek do těla tím, že podporuje kostní buňky. Dále můžete užívat speciální tablety obsahující vápník.
Ženám může být gynekologem doporučena i hormonální léčba, která nejen bojuje proti osteoporóze, ale je schopna zmírnit fyzické i psychické potíže při menopauze. Využívá se právě toho estrogenu, který menopauza záporně ovlivnila. Délka této léčby většinou nepřekročí 5 let.
Prevence osteoporózy
Nejdůležitějším bodem v prevenci osteoporózy jsou dobře vyvinuté kosti do třiceti let věku našeho života. Proto se klade velký důraz na zdravou výživu s dostatkem potřebných vitamínů a minerálů.
Jak si mohu pomoci sám
Své zdraví můžete ovlivnit přiměřeným pohybem a vhodnou stravou.
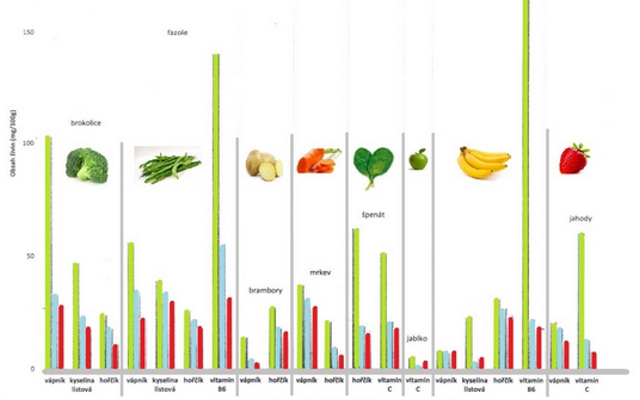
Měli byste se zaměřit především na doporučený příjem vitamínů, který může pomáhat nejen při osteoporóze, ale může být i její prevencí. Přitom více než doporučená denní dávka neznamená lépe.
Doporučené denní dávky vitamínů:
vápník: 500 mg 2× denně (během jídla)
vitamín D: 10 mg 2× denně (důležité především v zimě)
hořčík: 250 mg 2× denně (během jídla)
bor: 3 mg denně
vitamin C: 500 mg 2× denně
mangan: 10 mg 2× denně
zinek, měď, B6, kyselina listová…
Nebojte se sluníčka, samozřejmě v rozumné míře. Už po 15 minutách na sluníčku se výrazně zvýší tvorba vitamínu D důležitého pro vývoj kostí.
Strava
Velice důležitý vápník můžete získat například z mléka, mléčných výrobků, brokolice, kapusty, fíků, mandlí, sóji, lískových oříšků, sezamu, máku, kakaa, slunečnicových semínek, vajec, sardinek nebo mléčné čokolády.
Nestačí však jenom zvýšit příjem vápníku, je důležité zároveň snížit příjem potravin, které vstřebávání vápníku omezují. Patří mezi ně živočišné bílkoviny (vejce, maso), přemíra cukru, kávy, bílé mouky, špenátu a mandlí.
S osteoporózou také pomáhají bojovat česnek a cibule, obsahují totiž síru nezbytnou pro zdraví kostí.
Dopřejte si čaj z přesličky rolní a kopřivy dvoudomé dvakrát denně.
Vhodné jsou celerové, mrkvové a citrónové šťávy.
Pohyb
Samozřejmě nezapomínejte na pravidelný pohyb! Nejenže může zlepšit kvalitu kostí, ale je též prospěšný pro cévní systém, plíce, mozek a štíhlou linii.
Díky cvičení dostává mozek svoji povolenou drogu, hormony štěstí - endorfiny, které působí proti depresím. Výzkumy dokázaly, že sport podporuje účinky léků. Také zlepšuje koordinaci a díky tomu ubývá pravděpodobnost pádů, při kterých by hrozila zlomenina.
Jaká sportovní aktivita je tedy ta pravá pro vás?
Základem by měla být pravidelná svižná chůze. Pokud ji budete provozovat na přírodním povrchu jako je louka či lesní cesta, je opravdu tím nejpřirozenějším pohybem. Zkuste si na ní denně vyhradit alespoň 30 minut.
Velice vhodné je i plavání. Posiluje téměř všechny svaly těla a přitom téměř nezatěžuje kosti. Nezapomeňte střídat polohy těla při plavání, například ze stylu prsa přejít na styl znak, abyste prostřídali všechny svalové skupiny.
Pokud jste spíše domácí typ, zkuste pravidelné posilování. Určitě najdete svoje oblíbené cviky.
Samozřejmě existuje mnoho dalších pohybových aktivit, ze kterých si můžete vybrat. Pokud k smrti nenávidíte plavání, můžete ho nahradit houbařením nebo prací na zahrádce. Důležité je však snížit riziko pádu a následné zlomeniny. Proto se vyvarujte různých skoků a dopadů.
Podobné příznaky jako osteoporóza může mít
Bolesti zad se mohou vyskytovat u chorob srdce, u poruch cévního systému, u zánětů, při poškození nervů či svalů.
Komplikace osteoporózy
Časté zlomeniny při minimálním násilí mohou způsobit potíže například s chůzí či psaním.
1 z 5 žen s prodělanou osteoporotickou obratlovou zlomeninou utrpí další zlomeninu během 1 roku.
Závažná zlomenina krčku stehenní kosti může nemocného upoutat na delší dobu na lůžko. Samotné zlomeniny krčku stehenní kosti jsou bohužel příčinou 10-20% úmrtí.
Zlomeniny obratlů mohou vyústit v poškození míšních nervů a narušit tak hybnost.
Nadměrné zakřivení páteře může vést k dýchacím potížím.
Osteoporóza zvyšuje úmrtnost během 5 let až o 20%.
Test k výpočtu rizika osteoporózy:
1. Jste muž/žena?
2. Utrpěli jste někdy zlomeninu způsobenou malou silou?
3. Snížila se vaše výška o 3cm a více?
4. Měl některý z vašich rodičů zlomeninu krčku stehenní kosti nebo se dokonce u některého z nich vyskytuje osteoporóza?
5. Pijete denně více než jednu skleničku alkoholu?
6. Vykouříte denně více než 15 cigaret?
7. Byli jste delší dobu léčeni léky potlačující záchvaty, heparinem, tyroxinem nebo kortikoidy?
8. Pokud jste žena, prošla jste menopauzou?
Pokud jste odpověděli na otázky 2-8 převážně ano a navíc jste žena, je na čase se o tuto nemoc začít zajímat. Může se pokoušet i o vás.
Zdroj: www.vitalion.cz